Дополнительная информация по теме
 |
||||||
 |
||||||
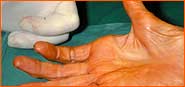
| "Прогрессивная атрофия мышцы большого пальца" | ||||||
Дополнительная информация по теме |
||||||
 |
||||||
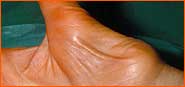
| "Массивное сужение срединного нерва в форме песчаных часов" | ||||||
Что такое синдром карпального канала (СКК):Карпальный канал анатомически начинается с переходом кистевого сустава в запястье. В области запястья его 8 костей образуют в форме плоского полукруга дно и стороны канала, крепкая поперечная связка запястья (Retinaculum flexorum) ограничивает канал со стороны ладони (рис. 1).Рис. 1: Поперечный разрез через карпальный канал 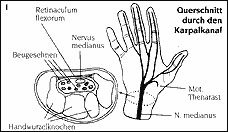 IЧерез карпальный канал проходят девять сухожилий мышц-сгибателей всех пальцев, кроме мизинца и срединный нерв (Nervus medianus). Срединный нерв, толщиной примерно с карандаш, состоит из тысяч нервных волокон, передающих чувствительность на ладонную поверхность и частично на тыльную поверхность большого, указательного, среднего и лучевую половину безымянного пальцев (рис. 2). Кроме того, он иннервирует мышцы большого пальца кисти (Thenarast), обеспечивая его двигательную функцию. Срединный нерв лежит между поперечной связкой запястья и сухожилиями мышц-сгибателей и поэтому может быть пережат при разгибании и сгибании сустава кисти и/или пальцев. Рис. 2: Сенсорное нервное снабжение кисти руки 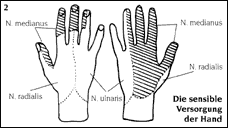 СКК возникает вследствие растущего давления в карпальном канале, что ведет к сдавливанию срединного нерва. Если мягкая структура нерва прижата к поперечной связке запястья, то это вызывает ухудшение кровообращения в пережатой части нерва и типичные признаки заболевания (см. ниже). Причины развития СККРазличные причины могут привести к развитию СКК:
Избегание такой деятельности, перерывы в работе, использование эргономичных инструментов помогает, при определенных обстоятельствах, облегчить симптомы СКК. При этом очень тяжело определить какого рода нагрузки (на работе или дома) влияют на возникновение заболевания. Признаки и симптомы СККНаиболее распространенные симптомы - чувство онемелости, жжения и покалывая в одном или более пальцев, за исключением, как правило, мизинца. Эти признаки могут появляться в любое время, но чаще они приходят по ночам или рано утром, что приводит к пробуждению пациента.Помочь избавиться от боли может потряхивание кисти, поднятие ее вверх, массаж, а также опускание в холодную воду. Боли могут распространяться через предплечье и локоть вплоть до плеча и шеи. В таких случаях их диагностически необходимо отличать, например, от болей, исходящих из шейного отдела позвоночника. Наличие СКК может вызвать нечувствительность или покалывание при выполнении ежедневных действий, требующих сгибания в суставе кисти или захвата, такого например, как разговор по телефону или вождение машины. Ухудшение чувствительности в руке может проявляться в ее неуклюжести и слабости. Пациенты роняют предметы, не могут выполнять заданий, требующих тонкой моторики или не могут ухватить кончиками пальцев. Рис. 3: Прохождение срединного нерва, мышцы тенара 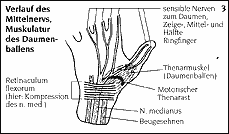 Возвышение большого пальца состоит из мышц тенара, отчасти контролируемых, как описано выше, срединным нервом. При далеко зашедшем СКК развивается, как правило, атрофия тенара, т. е. мышцы тенара деградируются, что ограничивает подвижность и силу большого пальца. Диагностика СКККак правило типичная история болезни (анамнез) и клиническое обследование с определением описанных симптомов приводит к надежному диагнозу. Для заключительного диагноза непременно необходимы неврологическое и рентгенографическое обследование запястья (последнее в случае, когда этот синдром является следствием перелома костей).Лечение СКК
Анестезия (наркоз)Существуют различные возможности для того, чтобы гарантировать пациенту свободную от боли операцию. Эти возможности Вам объяснит анестезиолог.Методы операцииOперации при синдромах карпального канала проводят обычно амбулаторно, а это значит, что пациента после операции могут отпустить домой.1. Подготовка к операции:
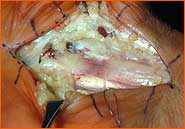
2. Открытый метод операции:
Рис 4: Разрез кожи при "Открытом методе" / Рис. 6: Рассеченная поперечная связка запястья 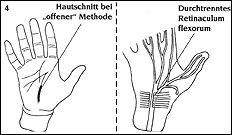 Рис 5: Разрез кожи при "Эндоскопическом методе" 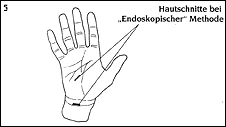 3. Эндоскопический метод:Этот метод был разработан в США и в последние годы все чаще применяется в Европе:Делают два небольших разреза кожи (рис. 5). С одной стороны в карпальный канал вводят эндоскоп для визуализации поперечной связки запястья, а с другой стороны - специальный скальпель, с помощью которого рассекают связку, чтобы уменьшить давление на нерв. Преимущества:
Послеоперационное лечение
Процесс заживания после операции:Боли, вызванные СКК уменьшаются, как правило, уже в первую ночь после операции.Отрицательные ощущения в послеоперационном рубце в значительной степени исчезают после первых 6-8 недель, после 3-6 месяцев пациенты больше не жалуются на боль в рубце. Однако только после 12-ти месяцев можно сказать, что рубец полностью зажил. © Др. Клаус Ловка |
||||
| Главная | О докторе Клаус Ловка | Повышение квалификации / Публикации | Рука Диагностика и операции в хирургии руки | Клинические картины в хирургии руки Главные задачи хирургии руки | Послеоперационная терапия Центр амбулаторной диагностики и хирургии | Контакт | Импрессум |
||||